Was Sie über die intravitreale Injektionstherapie wissen müssen
Die intravitreale Injektionstherapie, wie sie in der medizinischen Fachsprache bezeichnet wird, beinhaltet die direkte Injektion von Medikamenten in den Glaskörperraum (Vitreus) des Auges mit einer sehr feinen Nadel. Auf diese Weise gelangt das Medikament auf dem kürzesten und wirksamsten Weg zur Zielregion, der Netzhaut.
Es ist nicht schwer, sich vorzustellen, was Ihnen durch den Kopf geht, wenn Sie zum ersten Mal die Worte hören: „Wir werden eine Nadel in Ihr Auge injizieren.“ Die meisten Menschen zögern an diesem Punkt und denken sogar daran, die Behandlung aufzuschieben.
Dabei ist die intravitreale Injektionstherapie entgegen der beängstigenden Assoziation ihres Namens ein äußerst kurzer, kontrollierter und gut handhabbarer Eingriff. Darüber hinaus ist diese Behandlung bei vielen schwerwiegenden Augenerkrankungen der einzige Weg, das Sehvermögen zu retten oder das vorhandene Sehvermögen zu erhalten.
In diesem Beitrag werden wir die intravitreale Injektionstherapie in all ihren Aspekten behandeln. Wir werden erklären, wie sie durchgeführt wird, bei welchen Situationen sie angewendet wird, und einige kritische Fragen beantworten, die die meisten Konkurrenzseiten übergehen; denn das eigentliche Thema ist nicht die Nadel selbst, sondern die Rolle und Bedeutung dieser Behandlung in Ihrem Leben.
Was ist die intravitreale Injektionstherapie?
Die intravitreale Injektionstherapie ist der medizinische Fachbegriff für die sogenannte Augeninjektion. Wie der Name schon sagt, wird das Medikament mit einer sehr feinen Nadel direkt in den Glaskörperraum (Vitreus) des Auges injiziert. Auf diese Weise gelangt das Medikament auf dem kürzesten und wirksamsten Weg zur Zielregion, der Netzhaut.
Warum muss ein so direkter Weg gewählt werden? Weil das Auge eine äußerst selektive Barriere gegen von außen zugeführte Medikamente bildet. Tabletten, die oral eingenommen werden, oder Medikamente, die in Form von Augentropfen angewendet werden, können die hinteren Schichten des Auges nicht in ausreichender Dosierung erreichen.
Augentropfen wirken nur auf die vordere Oberfläche des Auges. Der zuverlässigste Weg, Medikamente an empfindliche Gewebe im Zentrum des Sehvermögens wie die Netzhaut und die Makula zu verabreichen, ist diese Injektion in den Glaskörperraum.
Bei welchen Erkrankungen wird sie angewendet?
Die intravitreale Injektionstherapie wird nicht nur bei einer einzigen Erkrankung, sondern bei vielen verschiedenen Netzhauterkrankungen eingesetzt. Die wichtigsten Anwendungsgebiete lassen sich wie folgt aufführen:
- Frühgeborenen-Retinopathie: Netzhautgefäße, die sich bei Frühgeborenen abnormal entwickeln, können mit dieser Behandlung unter Kontrolle gebracht werden.
- Altersbedingte Makuladegeneration (feuchte Form): Unter der Netzhaut bilden sich abnorme und fragile Gefäße; Flüssigkeit und Blut, die aus diesen Gefäßen austreten, schädigen das Sehzentrum. Das injizierte Medikament stoppt diesen Austritt.
- Diabetisches Makulaödem: Aufgrund von Diabetes mellitus tritt Flüssigkeit aus den Netzhautgefäßen aus und es entsteht ein Ödem am Sehpunkt. Die intravitreale Injektionstherapie lässt dieses Ödem zurückgehen.
- Retinale Gefäßverschlüsse: Der Verschluss der Netzhautvene verursacht Ödem und Blutung im Sehzentrum. Injektionen werden auch bei dieser Erkrankung wirksam eingesetzt.
- Choroidale Neovaskularisation aufgrund von hoher Myopie: Bei Personen mit hochgradiger Myopie kann es zu einer abnormen Gefäßbildung unter der Netzhaut kommen.
- Uveitis-bedingtes Makulaödem: Bei Ödemen, die infolge einer intraokularen Entzündung entstehen, werden insbesondere steroidhaltige Injektionen bevorzugt.
Welche Medikamente werden bei der intravitrealen Injektionstherapie eingesetzt?
Nicht alle Injektionen werden mit demselben Medikament durchgeführt. Das zu verwendende Medikament wird je nach Diagnose und klinischem Bild des Patienten ausgewählt. Die wichtigsten Medikamentengruppen sind folgende:
- Anti-VEGF-Wirkstoffe: VEGF steht für vaskulären endothelialen Wachstumsfaktor. Diese Medikamente, die die abnorme Gefäßbildung und die aus diesen Gefäßen stammenden Leckagen hemmen, umfassen Moleküle wie Bevacizumab, Ranibizumab und Aflibercept. Sie werden häufig bei altersbedingter Makuladegeneration, diabetischem Ödem und Gefäßverschlüssen bevorzugt.
- Steroid- (Kortikosteroid-) Injektionen: Diese werden insbesondere bei diabetischem Makulaödem und Uveitis-bedingten Ödemen eingesetzt, bei denen keine ausreichende Reaktion auf die Anti-VEGF-Therapie erzielt werden kann. Das Dexamethason-Implantat ist das häufigste Beispiel dieser Gruppe und behält seine Wirkung für 3 bis 6 Monate.
- Antibiotische oder antimykotische Wirkstoffe: Bei intraokularen Infektionen (Endophthalmitis) kann es erforderlich sein, das Medikament direkt in den Glaskörperraum zu verabreichen.
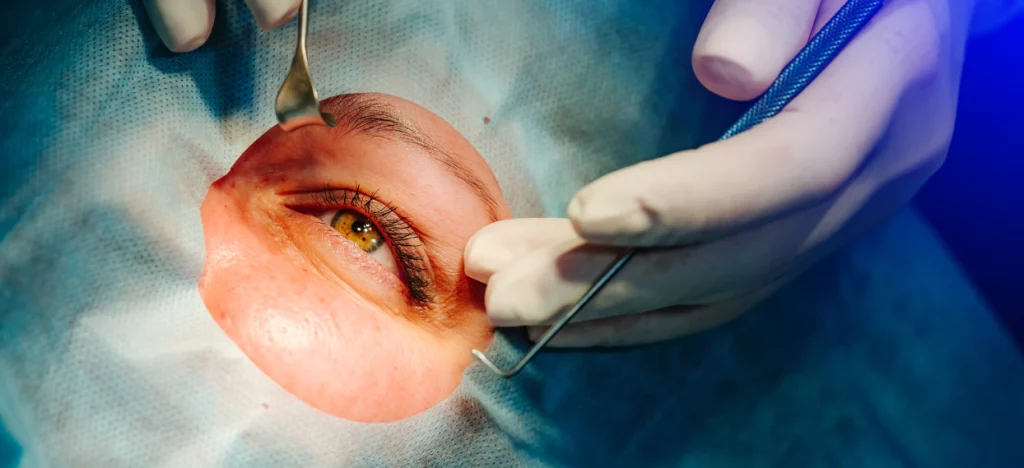
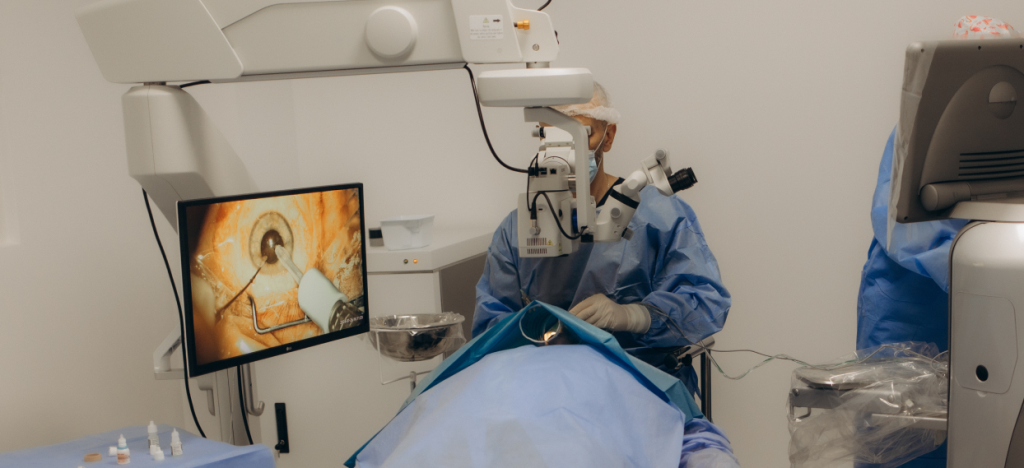
Wie wird die intravitreale Injektionstherapie durchgeführt?
Zu wissen, wie die intravitreale Injektionstherapie abläuft, reduziert in den meisten Fällen die Angst. Der Prozess verläuft wie folgt:
- Anästhesietropfen werden in das Auge geträufelt, sodass während des gesamten Eingriffs kein Schmerz empfunden wird.
- Die Umgebung des Auges und die Augenoberfläche werden sorgfältig mit einer antiseptischen Lösung gereinigt.
- Ein spezielles Hilfsinstrument kann verwendet werden, um den Augapfel ruhig zu halten.
- Die Nadel tritt durch den weißen Teil des Auges (Sklera) ein, unmittelbar außerhalb des farbigen Teils des Auges (Iris); dieser Bereich verfügt über keine schmerzempfindlichen Nervenenden.
- Das Medikament wird innerhalb von Sekunden in den Glaskörperraum verabreicht.
- Der Eingriff wird einschließlich der Vorbereitung in insgesamt etwa 5 bis 10 Minuten abgeschlossen.
Die meisten Patienten beschreiben während des Eingriffs lediglich ein leichtes Druck- oder Völlegefühl. Ein tatsächliches Schmerzempfinden ist äußerst selten.
🇬🇧 İngilizce:
„What Happens After the Procedure?
Let us address this stage in detail, which most competing websites gloss over but is very important for patients:
- On the day of the procedure: Mild redness and a stinging sensation in the eye are considered normal. This is related to the injection needle passing through the scleral tissue and generally resolves within a few days.
- Use of eye drops: The antibiotic drops prescribed after the procedure must be used regularly and without interruption. These drops play a critical role in preventing possible infection.
- Do not rub the eye: Rubbing the eye or applying any pressure in the first days following the procedure is absolutely inadvisable.
- When does vision improve? This is a very frequently asked question. The primary aim of intravitreal injection therapy is to halt the progression of vision loss rather than to improve vision. In some patients, vision improves noticeably within weeks, while in others recovery progresses more slowly. Each patient’s response must be evaluated individually.
- When should you go to the emergency room? If sudden and severe pain in the eye, a rapid increase in vision loss, intense redness in the eye, or excessive sensitivity to light develops after the injection, a physician must be consulted without delay. These may be signs of intraocular infection (endophthalmitis) and require extremely prompt intervention.“
🇩🇪 Almanca:
Was passiert nach dem Eingriff?
Lassen Sie uns diese Phase, die die meisten Konkurrenzseiten nur oberflächlich behandeln, die für Patienten jedoch sehr wichtig ist, ausführlich besprechen:
- Am Tag des Eingriffs: Leichte Rötung und ein Stechgefühl im Auge gelten als normal. Dies hängt mit dem Durchgang der Injektionsnadel durch das Skleragewebe zusammen und klingt in der Regel innerhalb weniger Tage ab.
- Verwendung von Augentropfen: Die nach dem Eingriff verschriebenen Antibiotika-Tropfen müssen regelmäßig und vollständig angewendet werden. Diese Tropfen spielen eine entscheidende Rolle bei der Vorbeugung möglicher Infektionen.
- Das Auge nicht reiben: Das Reiben des Auges oder das Ausüben von Druck in den ersten Tagen nach dem Eingriff ist absolut nicht ratsam.
- Wann verbessert sich das Sehvermögen? Dies ist eine sehr häufig gestellte Frage. Das primäre Ziel der intravitrealen Injektionstherapie besteht eher darin, das Fortschreiten des Sehverlustes aufzuhalten, als das Sehvermögen zu verbessern. Bei manchen Patienten verbessert sich das Sehvermögen innerhalb weniger Wochen deutlich, während bei anderen die Erholung langsamer verläuft. Die Reaktion jedes Patienten muss individuell bewertet werden.
- Wann sollte man in die Notaufnahme gehen? Wenn nach der Injektion plötzlich starke Schmerzen im Auge, eine schnelle Zunahme des Sehverlustes, intensive Rötung des Auges oder übermäßige Lichtempfindlichkeit auftreten, muss unverzüglich ein Arzt aufgesucht werden. Dies können Anzeichen einer intraokularen Infektion (Endophthalmitis) sein und erfordern ein äußerst schnelles Eingreifen.
Ist die Behandlung einmalig oder muss sie wiederholt werden?
Dies ist eine der Fragen, die Patienten am meisten beschäftigt, und leider eine der am wenigsten beantworteten. Die ehrliche Antwort lautet: In den meisten Fällen ist es keine einmalige Behandlung.
Bei der altersbedingten Makuladegeneration wird die Behandlung in der Regel in den ersten Monaten mit monatlichen Injektionen begonnen; nach 3 aufeinanderfolgenden Injektionen wird das Ansprechen auf die Behandlung bewertet und ein individueller Plan erstellt. Bei Patienten, die gut auf die Behandlung ansprechen, können die Abstände schrittweise verlängert werden; nach einer gewissen Zeit können manche Patienten sogar in ein injektionsfreies Nachsorgeprogramm aufgenommen werden. Sollte die Erkrankung jedoch erneut auftreten, kann eine Rückkehr zu den Injektionen erforderlich sein.
Bei diabetischem Makulaödem verläuft ein ähnlicher Prozess; in Phasen, in denen die Erkrankung aktiv ist, können regelmäßige Injektionen erforderlich sein. Ein frühzeitiger Abbruch der Behandlung erhöht das Risiko, das gewonnene Sehvermögen wieder zu verlieren.
Kurz gesagt ist die intravitreale Injektionstherapie kein Prozess, der einmal durchgeführt und dann abgeschlossen wird, sondern einer, der durch eine engmaschige Überwachung des Krankheitsverlaufs aufrechterhalten wird. Das Versäumen von Kontrolluntersuchungen ist ein starker Kandidat dafür, das schwächste Glied in diesem Prozess zu sein.